外科について
消化器は口から肛門まで続く器官で、食道、胃・十二指腸、小腸・大腸、肛門、肝臓、ひ臓、胆道、すい臓に分けられます。消化器外科は胃がん、大腸がん、肝がん、膵がんなど悪性疾患、救急疾患(虫垂炎、胆のう炎、腸閉塞や胃十二指腸かいよう穿孔など)や痔、鼡径ヘルニア(脱腸)、胆石などの病気の治療を行います。
また乳腺の病気(乳腺症、線維腺腫といった良性疾患や乳がん)に対する診断や治療を行っています。
癌治療に関しては手術以外にも抗がん剤治療や放射線治療があります。それぞれの患者さんの状態・希望に応じた治療を選択して行っています。
手術に関しては腹腔鏡手術を中心に行っており、胃がん、結腸・直腸がん、肝がん・膵腫瘍にはロボット支援手術も取り入れています。
連携医の先生方へ
当科では積極的に腹腔鏡下手術を取り入れています。
癌の切除からヘルニア根治術や虫垂切除術に至るまで、低侵襲で緻密な手術が可能です。開腹手術に比べ術後疼痛が少なく回復も早いため、多くが早期に退院可能です。更に胃癌、直腸癌に対しては、ロボット支援手術の導入により更なる精緻な手術を目指しています。
麻酔科医による術中・術後管理も充実しており、栄養管理、感染管理、理学療法にも力を入れております。
特色
内視鏡(腹腔鏡)手術
内視鏡(腹腔鏡)手術では、おなかに3ミリ~2センチくらいの小さい穴を手術に応じて3個から5個開け、そこから内視鏡と細い手術器具をおなかの中に入れて手術をします。
おなかの中には二酸化炭素ガスを注入してふくらませます。内視鏡(カメラ)は手術専用のものを使います。
外科医は、テレビモニターに映った患者さんのおなかの中の画像を見ながら手術を行います。
なぜ内視鏡(腹腔鏡)手術をするのでしょうか?
内視鏡(腹腔鏡)手術は、従来の開腹手術より時間がかかり技術も必要とします。しかし傷が小さいので、痛みは少なく術後は早く動けるようになります。また食事も早く摂れるようになり、入院期間も短くなります。
現在当病院では外科、泌尿器科、婦人科で行っています。外科では、胆嚢摘出、虫垂切除、ヘルニア根治術はもとより、胃癌や大腸癌に対する切除術など幅広く多くおこなわれております。
内視鏡(腹腔鏡)手術の問題は…
最大の問題は、それまでの手術法とは違う技術習得が必要なことです。
モニターに写る画面は平面的で、見えているものの遠近感を把握するのが困難です。手術者だけでなく、助手やカメラを操作する人も十分な技術が必要になります。操作をする道具は、おなかに開けられた穴から入れますから、動作範囲には一定の制限があります。そのような環境の中でも手術の根治性は開腹手術と同等でなければなりません。
内視鏡(腹腔鏡)手術の途中で内視鏡手術を断念せざるを得ない場合があります。おなかの中の炎症や癒着がひどかったり、出血が多かったりした場合です。
このような場合は、安全のため従来の手術のようにおなかを開く手術に切り替えます。これを開腹移行と呼んでいます。手術に関しては担当医に十分説明を受けてください。
腹腔鏡下鼠径(そけい)ヘルニア修復術
鼠径(そけい)ヘルニア(脱腸)とはどのような病気?
男性では、生まれる前に体の中でできた睾丸(精巣)が腹膜を伴いながら下腹部の筋肉の間のトンネルを通ってからだの外に出てきます。睾丸が体の外に固定されると腹膜のトンネルが閉鎖します。子供のヘルニアはこの腹膜の袋が残ることが原因です。大人の鼠径(そけい)ヘルニアは子供のときに一度閉鎖したトンネルが周りの筋肉が弱くなったりすることが原因で、再び開いてしまうことが原因となることが最も多いです。女性ではヘルニアは男性より少ない傾向がありますが、子宮を固定している靭帯が通過するトンネルが原因でヘルニアが起こることが多くあります。すなわち鼠径(そけい)ヘルニアは下腹部の弱くなった筋肉のつなぎ目の部位に穴があいてトンネルができ、おなかの中の腸管や卵巣が脱出する病気です。原因や穴の場所は一つではありませんので確実な診断と治療が必要です。
症状としては、立った時やおなかに力を入れた時に、足の付け根に軟らかい腫れを感じる程度で、横になったり指で押さえると通常は引っ込み、痛みがなく放置されている場合が多いと思われます。一方で、飛び出した腸などがすき間にはまり込んで元に戻らない状態のこともあります。この場合は血流が滞って腸閉塞を引き起こす可能性もあるので、「激しい痛みや腫れが急に固くなった」「指で押さえても引っ込まない」といった場合は注意が必要です。そのような状態をカントン(嵌頓)と言い、カントン(嵌頓)が起こると最悪の場合にはカントン(嵌頓)してとび出た腸や卵巣が腐り、緊急手術(腐った部分の切除)をしないと命にかかわる場合もあります。成人鼠径ヘルニアの治療法は手術だけです。ヘルニアを放置していると穴は時間とともに次第に大きくなり、体の外の睾丸に向かってだんだん大きく膨らんできます。時にはとび出た腸管がもどらなくなることがあります。
鼠径(そけい)ヘルニア(脱腸)の治療
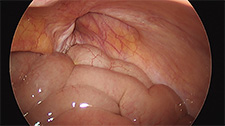
腹腔鏡でみた鼠径ヘルニアの穴
成人の鼠径ヘルニアの治療法は手術だけです。手術法にはいくつかの種類があり、治療法は病院によって異なっています。どの手術でも筋肉のつなぎ目に開いた穴を閉じて治療する手術なので手術後はある程度の痛みや突っ張り感を伴う場合が多くあります。
当院では主に「腹腔鏡下ヘルニア修復術(ラパヘル)」を行っています。おなかに直径数ミリから1センチぐらいの小さな穴を3カ所開けて腹腔鏡でおなかの中を見ながら、筋膜のすき間をメッシュ状のシートでふさぎ、弱っている筋膜を広い範囲で補強する方法です。
本方法は腹腔鏡で観察できるため、すき間の位置や他の部分に異常がないかを正確に診断できるほか、反対側や別の場所にすき間があっても同じ穴から治療できます。手術時間は1時間半から2時間程度で、通常は4-5日間の入院で行っています。お腹を切る手術に比べ痛みが少なく、手術の翌日からほぼ日常通りに生活できるため、入院期間がさらに短くなる可能性があります。
ただし、以前に下腹部を手術した人は、内部の癒着で腹腔鏡による手術が難しい場合があります。また、全身麻酔が必要なため、高齢で呼吸の機能が弱っている人には適さない場合もありうるので、従来行ってきたお腹を切る方法がいいかを医師とよく相談して選択していただきたいと思います。
乳癌に対する治療
乳癌の治療も手術を基本としていますが、一般的には薬物療法などを追加して根治を目指します。
その手術術式には、乳房を温存して部分的に切除する「乳房部分切除術」と、乳房を全て切除する「乳房切除術」があり、それぞれ病状や希望に応じて患者さんと相談のうえ、術式を選択しています。
また乳房切除術を選択した場合、乳房の膨らみを作る「乳房再建術」を実施することが可能です。当院では、常勤の形成外科と連携し、お腹や背中の自分の組織を使って行う「自家移植再建術」と、ゲル充填人工乳房(シリコンインプラント)を使って行う「人工乳房再建術」が選択できます。2020年8月現在、以前保険診療で使用していた形状の人工乳房が日本で使えない事情はありますが、そのことも含めて個別に相談のうえ実施させていただいています。
また、手術の際に再建しなくても、後日、保険診療で乳房再建術を受けることも可能です。
更に、腋窩リンパ節廓清(腋の下のリンパ節を全て取り除く)を必要としない患者さんに対して行う「センチネルリンパ節生検」も実施しており、手術による身体の負担を軽減する配慮もしています。
専門医制度と連携したデータベース事業について
「外科・呼吸器外科を受診されている患者さんへ」
我が国の医療の現状(どのような場所でどのような医療が行われているか)を把握するため、一般社団法人を立ち上げ、データベース化を開始することになりました。当院も平成23年1月1日より参加しますので、ご理解とご協力をお願いいたします。
また、患者さんやご家族の方が登録を拒否したい場合はお申し出くださるようお願いいたします。
医師紹介

院長補佐兼がん診療センター長(外科代表部長兼務)
青竹 利治 (あおたけ としはる)
- 免許取得
- 平成2年
- 資格
- 日本外科学会認定医・専門医・指導医、日本消化器外科学会専門医・指導医、日本がん治療認定医機構がん治療認定医、日本消化器外科学会消化器がん外科治療認定医、日本内視鏡外科学会技術認定医(消化器・一般外科)、日本ロボット外科学会専門医、ダビンチ手術サーティフィケイト取得、福井大学臨床教授

医監
廣瀬 由紀 (ひろせ ゆき)
- 免許取得
- 昭和55年
- 資格
- 日本外科学会専門医・指導医、日本消化器外科学会専門医・指導医、日本消化器外科学会消化器がん外科治療認定医、日本消化器病学会専門医・指導医、日本乳癌学会乳腺名誉専門医、日本がん治療認定医機構がん治療認定医、日本静脈経腸栄養学会認定医、日本抗加齢医学会専門医、日本肝胆膵外科学会肝胆膵外科高度技術名誉指導医

部長(がん診療センター副センター長)
田中 文恵 (たなか ふみえ)
- 免許取得
- 昭和63年
- 資格
- 日本外科学会専門医、日本乳癌学会認定医・乳腺専門医、日本がん治療認定医機構がん治療認定医

部長(救急部副部長兼務)
川上 義行 (かわかみ よしゆき)
- 免許取得
- 平成2年
- 資格
- 日本外科学会専門医・指導医、日本消化器外科学会専門医、日本消化器病学会専門医、日本消化器外科学会消化器がん外科治療認定医、日本がん治療認定医機構がん治療認定医

部長
土居 幸司 (どい こうじ)
- 免許取得
- 平成4年
- 資格
- 日本外科学会専門医・指導医、日本消化器外科学会専門医・指導医、日本消化器病学会専門医・指導医、日本消化器内視鏡学会専門医、日本乳癌学会認定医、ICD制度協議会認定インフェクションコントロールドクター、日本消化器外科学会消化器がん外科治療認定医、日本肝胆膵外科学会肝胆膵外科高度技能指導医、ダビンチ手術サーティフィケイト取得

部長
吉羽 秀麿 (よしば ひでまろ)
- 免許取得
- 平成5年
- 資格
- 日本外科学会外科専門医、日本消化器外科学会専門医・指導医、日本消化器外科学会消化器がん外科治療認定医、日本内視鏡外科学会技術認定(消化器・一般外科)、日本消化器内視鏡学会専門医・指導医、日本がん治療認定医機構がん治療認定医、日本緩和医療学会緩和医療認定医、ダビンチ手術サーティフィケイト取得

副部長
加藤 成 (かとう しげる)
- 免許取得
- 平成15年
- 資格
- 日本外科学会専門医、日本消化器外科学会専門医、日本消化器外科学会消化器がん外科治療認定医、日本がん治療認定医機構がん治療認定医

副部長
平﨑 憲範 (ひらさき よしのり)
- 免許取得
- 平成16年
- 資格
- 日本外科学会専門医・指導医、日本消化器外科学会専門医・指導医、日本消化器外科学会消化器がん外科治療認定医、日本内視鏡外科学会技術認定医(消化器・一般外科)、日本内視鏡外科学会技術認定ロボット支援手術プロクター(消化器・一般外科(直腸・結腸))、日本ロボット外科学会専門医、ダビンチ手術サーティフィケイト取得

副部長
八木 大介 (やぎ だいすけ)
- 免許取得
- 平成16年
- 資格
- 日本外科学会外科専門医、日本消化器外科学会専門医・指導医、日本消化器外科学会消化器がん外科治療認定医、日本内視鏡外科学会技術認定(消化器・一般外科)、日本肝胆膵外科学会/日本内視鏡外科学会認定ロボット支援膵体尾部切除プロクター、日本消化器病学会専門医、日本消化器内視鏡学会専門医、ダビンチ手術サーティフィケイト取得

副部長
池野 嘉信 (いけの よしのぶ)
- 免許取得
- 平成17年
- 資格
- 日本外科学会外科専門医・指導医、日本消化器外科学会消化器外科専門医・指導医、日本消化器外科学会消化器がん外科治療認定医、日本がん治療認定医機構がん治療認定医、日本内視鏡外科学会技術認定(消化器・一般外科)、ロボット術者認定医(console surgeon)、日本ロボット外科学会専門医(RoboDoc)、日本内視鏡外科学会技術認定ロボット支援手術プロクター(消化器・一般外科(胃・直腸))、日本肝臓学会肝臓専門医、日本肝胆膵外科学会高度技能専門医、日本移植学会移植認定医、日本医師会認定産業医、日本肝胆膵外科学会/日本内視鏡外科学会認定ロボット支援膵切除プロクター・ロボット支援肝切除プロクター、ダビンチ手術サーティフィケイト取得

副部長
西村 友美 (にしむら ともみ)
- 免許取得
- 平成20年
- 資格
- 日本外科学会専門医、日本乳癌学会認定医

医師
小林 純也 (こばやし じゅんや)
- 免許取得
- 平成24年
- 資格
- 日本外科学会専門医、日本がん治療認定医機構がん治療認定医

医師
坂本 裕生 (さかもと ゆうき)
- 免許取得
- 平成29年
- 資格
- 日本外科学会専門医

非常勤医師
齊藤 素子 (さいとう もとこ)
- 免許取得
- 平成3年
外来担当医表
| 7番ブース | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 外科(腹部) | 1診 | 青竹(対診紹介) | 土居(対診紹介) | 吉羽(対診紹介) | 川上(対診紹介) | 加藤(対診紹介) |
| 2診 | 平﨑(再診) |
池野(再診) |
小林(再診) |
八木(再診) |
吉羽(再診) | |
| 3診 | 坂本(初診) | 川上(初診) | 平﨑(再診) | 青竹(初診) | 土居(再診) | |
| 5診 | 肝胆膵外来 | 加藤(初診) | 小林 | 池野(初診) | ||
| 6診 | 廣瀬 | |||||
| 11番ブース | 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|---|
| 乳腺外科 | 午前 | 1診 | 田中(初診・再診) | 廣瀬(初診・再診) | 田中(紹介・再診) | 田中(紹介・再診) | 田中(紹介・再診) |
| 2診 | 西村(初診・再診) | 西村(初診・再診) | 西村(初診・再診) | ||||
| 午後 | 1診 | 田中(紹介・再診) | 田中(紹介・再診) | ||||
| 2診 | 西村(初診・再診) | 西村(初診・再診) | |||||
備考
- 受付時間11:00まで
- 午後(水曜日・金曜日)受付時間13:30~14:00





