放射線治療科について
- 放射線を体外から照射して、悪性疾患(癌全般や肉腫等の悪性腫瘍、白血病や悪性リンパ腫等のいわゆる「血液のがん」)、および、一部の良性疾患(ケロイドや脳腫瘍、胸腺腫、甲状腺眼症等)を治療します。
- 外科手術や薬物療法も併用する集学的治療で、効果の増強を図ります。
- 既に転移が生じていたり、広い範囲に腫瘍が認められたりして、他の方法では治療が困難と考えられる場合でも、症状の緩和や生活の質(QOL)の改善を目指した治療を行っています。
連携医の先生方へ
- 放射線治療をお考えの患者さんがいらっしゃいましたら、その旨をお書き添えの上、それぞれの疾患の当該科(例:肺がんなら呼吸器内科、前立腺がんなら泌尿器科、等)に宛ててご紹介ください。
当科と速やかに連携の上、併用薬剤等も含めた治療方針を検討し、患者さんにご提案いたします。 - 当科に直接御紹介いただいた場合は、改めて当該科宛ての紹介状をお願いする場合がございます。
- 放射線治療の御相談のみも承ります。
主な疾患
全身のがんを対象としていますが、主なものは以下の通りです。
- 前立腺癌
- 頭頸部癌(咽頭癌、喉頭癌、舌癌等)
- 乳癌
- 肺癌
- 直腸癌
- 悪性リンパ腫
- 脳腫瘍
- 骨転移や脳転移など
-
骨転移や脳転移 詳細はこちら
脳転移
肺癌、乳癌、大腸癌など、いろいろな癌で脳転移を生じることがあります。脳へは一般的な抗癌剤が届きにくく効きにくいという性質があり、脳転移への治療は放射線治療あるいは手術が中心となります。その他にも症状緩和の治療や薬物療法などを組み合わせて行われることも多くなっています。
脳転移への放射線治療は、脳全体へ照射する「全脳照射」と、病変だけを狙ってピンポイントで照射する「定位放射線治療」とがあります。どちらを選択するかは、病変の性質や大きさ、個数、部位等を考慮して決められます。手術と組み合わせて行う場合もあります。
脳転移への定位放射線治療は、小さな病変に対して、多方向からビームを集中させて高い放射線量を照射します。治療中に照射部の画像も取得して正確な位置を把握し、微修正を行った上で高精度な治療を行います。これらの手法により、周囲の健康な組織へのダメージを最小限に抑えつつ、患部をピンポイントで効果的に治療を行います(画像4)。1回高線量のため、照射回数も少なくすむことも利点の1つです。
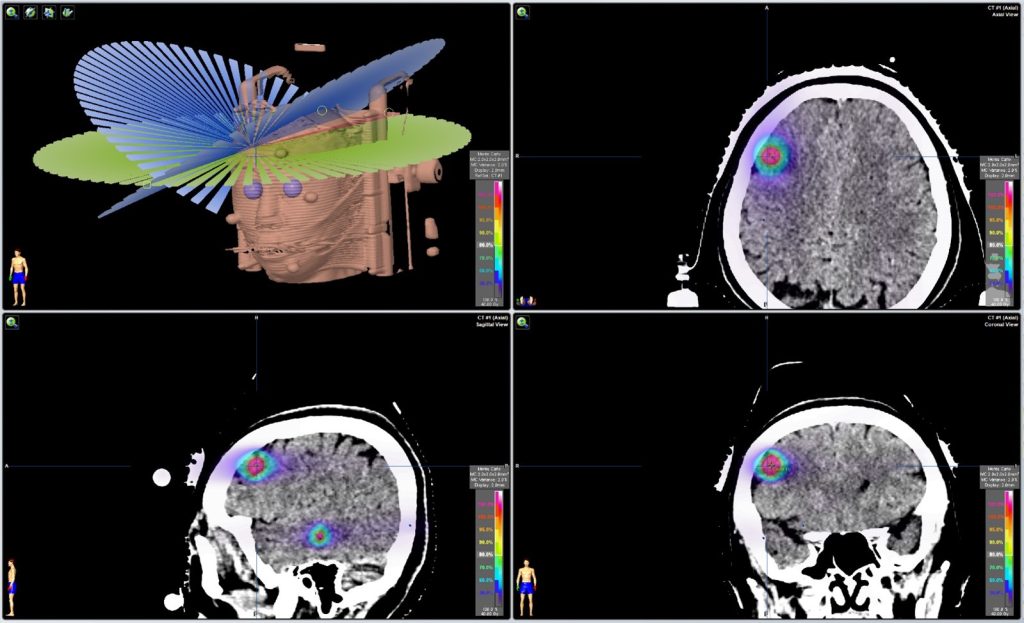
画像4
治療期間は全脳照射の場合は2週間、定位放射線治療の場合は約1週間が一般的です。当院の主科(肺癌なら呼吸器科、乳癌なら乳腺外科など)と協力して治療を行っています。
- 良性病変
-
ケロイド 詳細はこちら
ケロイド
皮膚の傷跡が赤く盛り上がり、痛みやかゆみなどを伴うことがあります。赤い隆起が長期間継続し、もともとの傷跡を越えて大きく広がってくるのがケロイドの特徴です。
ケロイドの治療法には手術をしない保存的治療と、手術を行う外科的治療があります。保存的治療にはステロイドテープ等を用いた外用療法、他に圧迫療法や、局所注射療法、内服療法などがあります。一方、手術のみでは再発することも多く、再発予防を目的として術後に放射線治療を併用する場合があります。当院では術後の創部に、電子線を用いた放射線治療を行っています。電子線は体の深部までは届かず、浅い部分で止まる特徴があるため、周囲の臓器や正常組織をできるだけ傷つけずに治療が可能となります。(画像5,6)
治療期間は、手術と組み合わせて約1週間です。当院の形成外科と協力して治療を行っています。
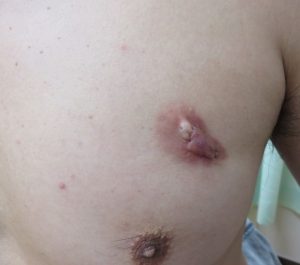
画像5 左前胸部ケロイド 治療前
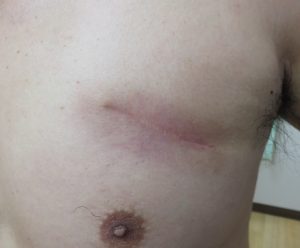
画像6 手術と照射を行った半年後
- 甲状腺眼症
特色
放射線治療中のケア
放射線治療中やその後に、放射線を当てた部分を中心とする炎症(やけど)に伴う症状や、全身の倦怠感(体がだるい感じ)などの副作用が生じることがあります。多くの場合、副作用は放射線治療が終了すれば数週間~数ヶ月で治っていきますので、放射線治療中に症状が出ても治療をなるべく中断しないことが大切です。そのために放射線治療専門医や専従看護師が症状の内容や程度に合わせて適切なケアや処置を行います。放射線治療についてご不明な点やご不安がございましたら、スタッフにいつでもお声掛けください。
医師紹介

医監
豊岡 重剛 (とよおか しげたけ)
- 免許取得
- 昭和47年
- 資格
- ・日本内科学会認定医
・日本内科学会総合内科専門医
・日本医師会認定産業医

非常勤医師
相澤 理人 (あいざわ りひと)
- 免許取得
- 平成22年

非常勤医師
諏訪 達也 (すわ たつや)
- 免許取得
- 平成23年

非常勤医師
村上 高志 (むらかみ たかし)
- 免許取得
- 平成30年
外来担当医表
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 1診 | 村上 | 諏訪 | 相澤 | ||
| 2診 |
豊岡 (紹介・再診) |
豊岡 (紹介・再診) |
豊岡 (紹介・再診) |
豊岡 (紹介・再診) |
豊岡 (紹介・再診) |
備考:放射線治療外来(完全予約制)





